Hội chứng Gardner

Hội chứng Gardner là một rối loạn di truyền hiếm gặp có thể dẫn đến sự phát triển của bệnh ung thư đại trực tràng và nhiều dạng ung thư nguy hiểm khác. Bệnh đặc trưng với sự phát triển của số lượng lớn polyp trong đại trực tràng hoặc khối u ở khắp cơ thể. Nếu không điều trị, ung thư phát triển có thể dẫn đến tử vong. Khuyến cáo bệnh nhân nên chủ động thăm khám sớm để được điều trị và dự phòng biến chứng để có tiên lượng tốt về tuổi thọ.
Tổng quan
Hội chứng Gardner (Gardner Syndrome) được đặt tên theo vị Tiến sị Eldon Gardner vào năm 1951. Đây là một dạng rối loạn di truyền hiếm gặp, ảnh hưởng đến nhiều hệ thống trong cơ thể và đặc phát triển dưới dạng khối u lành hoặc ác tính.
Di truyền này theo kiểu trội trên nhiễm sắc thể thường và có liên quan mật thiết đến một chứng bệnh là đa polyp tuyến gia đình (FAP). Tình trạng này đặc trưng bởi sự hình thành quá mức với số lượng lớn polyp trong đại trực tràng, làm tăng nguy cơ phát triển ung thư ruột kết. Ngoài ra, một số khối u khác cũng có nguy cơ phát triển liên quan như u xương, u nang epidermoid, u nang bã nhờn, u biểu mô, nang biểu bì, u nguyên bào đệm...
Hội chứng này có xu hướng phát triển khi bước vào độ tuổi dậy thì, nhưng phổ biến nhất là ở độ tuổi 25. Theo một thống kê của Tổ chức NCBI Hoa Kỳ vào năm 2020, hội chứng Gardner xảy ra với tỷ lệ 1/1 triệu người, trong đó số ca mắc mới khoảng 1/8000 người. Nam và nữ giới đều có tỷ lệ mắc bệnh ngang nhau, không phân biệt chủng tộc hay sắc tộc.
Phân loại
Hội chứng Gardner được chia làm 2 dạng gồm thể cổ điển và thể suy giảm. Cụ thể gồm:
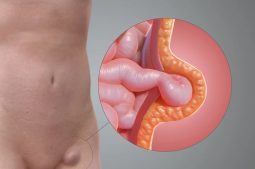
- Thể Gardner cổ điển: Đây là thể phổ biến với tỷ lệ mắc nhiều nhất. Đặc trưng bởi sự phát triển của số lượng lớn polyp trong đại tràng và trực tràng. Một số trường hợp có thể phát triển thành ung thư ruột kết nếu không được điều trị sớm. Ngoài 2 vị trí này, các khối polyp cũng có thể phát triển ở nhiều bộ phận khác như ruột non, dạ dày hoặc đường hô hấp trên. Bên cạnh đó, thể Gardner cổ điển nhẹ hơn sẽ phát triển các khối u lành tính desmoid trong xương chậu, thành bụng hoặc nhiều khu vực khác.
- Thể Gardner suy giảm: Dạng rối loạn này phát triển tương đối nhẹ hơn so với thể cổ điển. Đặc trưng với số lượng polyp ít và cũng ít có nguy cơ phát triển ung thư ruột kết. Một vài trường hợp cũng có thể phát triển những khối u desmoid lành tính.
Tìm hiểu thêm: Polyp đại tràng là gì? Nguyên nhân, triệu chứng và điều trị
Nguyên nhân và yếu tố nguy cơ
Nguyên nhân
Đột biến gen là nguyên nhân chính gây ra hội chứng Gardner, mặc dù còn nhiều nguyên nhân khác nhưng đến nay vẫn chưa được xác định cụ thể. Bao gồm một số dạng đột biến gen sau:
Đột biến gen APC
Đột biến gen APC tuyến thượng thận trên nhiễm sắc thể số 5 (adenomatous polyposis coli - gen chịu trách nhiệm sản xuất một loại protein có khả năng điều chỉnh sự phát triển và phân chia tế bào được xác định là tác nhân hàng đầu dẫn đến hội chứng Gardner. Khi gen này bị đột biến, nó sẽ kích thích sự phát triển quá mức với số lượng lớn polyp và khối u trong cơ thể.

Đây là một dạng rối loạn di truyền gen trội trên nhiễm sắc thể thường. Điều này tức là chỉ cần bố hoặc mẹ mang gen đột biến và đứa con chỉ cần thừa hưởng 1 bản sao bộ gen này để phát triển hội chứng Gardner.
Các đột biến gen khác
Ngoài dạng đột biến di truyền trên, còn một số dạng đột biến gen khác liên quan đến sự phát triển hội chứng Gardner, bao gồm:
- Đột biến gen RAS trên nhiễm sắc thể số 12;
- Khiếm khuyết mất methyl hóa DNA;
- Đột biến gen TP53 trên nhiễm sắc thể số 17;
- Khiếm khuyết mất đoạn gen DCC gây ung thư đại - trực tràng trên nhiễm sắc thể số 18;
Ngoài ra, một số trường hợp trẻ sinh ra đã bẩm sinh mắc phải hội chứng Gardner do yếu tố tự phát xảy ra trong quá trình phần chia tế bào. Tuy nhiên, tỷ lệ này khá hiếm gặp.
Yếu tố nguy cơ
Ngoài các nguyên nhân trên, tiền sử gia đình cũng có liên quan mật thiết đến sự phát triển hội chứng Gardner. Dưới đây là những nhóm đối tượng có nguy cơ mắc cao hơn người khác:
- Tiền sử gia đình từng có người đã mắc hội chứng Gardner;
- Tiền sử gia đình có người mắc bệnh ung thư đại - trực tràng hoặc các bệnh ung thư khác như ung thư dạ dày, ruột non, tuyến giáp, tuyến tụy, tuyến thượng thận, ống dẫn mật hoặc ung thư hệ thần kinh trung ương...;
- Tiền sử gia đình có người từng phát các bệnh liên quan đến tự phát đột biến gen APC;
Triệu chứng và chẩn đoán
Triệu chứng
Triệu chứng hội chứng Gardner thường biểu hiện khác nhau ở từng trường hợp cụ thể. Tuy nhiên, đa số trường hợp vẫn là các triệu chứng bất thường ở da, xương và đường tiêu hóa, bộc phát trong độ tuổi 16.

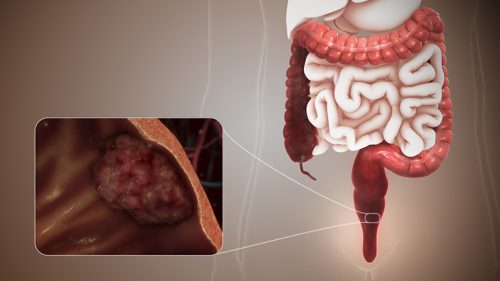
Trong đó, triệu chứng đặc trưng nhất là sự phát triển số lượng lớn polyp trong đại tràng và trực tràng. Chúng phát triển trong thời gian dài và làm tăng nguy cơ phát triển ung thư.
Ngoài ra, còn một số triệu chứng thường gặp khác như:
- Tổn thương da: Xuất hiện các vết sưng, nốt gồ nổi trên bề mặt da (còn được gọi là u nang biểu bì). Chúng thường vô hại nhưng có thể phát triển viêm nhiễm sau đó.
- Phát triển bất thường về răng: Người mắc hội chứng Gardner có thể gặp một số bất thường về răng ngay từ khi còn nhỏ, chẳng hạn như răng có hình dạng hoặc mọc vị trí bất thường, mọc thêm răng...
- Phát triển khối u lành tính: Hội chứng Gardner có thể làm hình thành các khối u xương lành tính ở bất kỳ vị trí xương nào trong cơ thể. Nhưng đa số trường hợp được tìm thấy nhiều nhất ở xương hộp sọ và xương hàm. Ngoài ra, các khối u lành tính cũng có thể phát triển trong các mô mềm của cơ thể như da hoặc cơ.
- Các triệu chứng tiêu hóa khác: Sự phát triển của các khối polyp trong đại tràng còn gây ra nhiều vấn đề tiêu hóa khác như:
- Đau bụng;
- Tiêu chảy;
- Xuất huyết khiến phân lẫn máu khi đại tiện;
- Rối loạn tiêu hóa;
- Buồn nôn, nôn ói;
- Sụt cân, suy nhược và mệt mỏi;
Chẩn đoán
Chẩn đoán hội chứng Gardner cần kết hợp giữa thăm khám lâm sàng, các bài kiểm tra sức khỏe, thể chất và kiểm tra hình ảnh, xét nghiệm di truyền. Tùy từng trường hợp bệnh cụ thể, bác sĩ sẽ chỉ định thực hiện một số xét nghiệm cụ thể để phát hiện các khối polyp, khối u trong khắp cơ thể và các dấu hiệu bệnh lý liên quan.
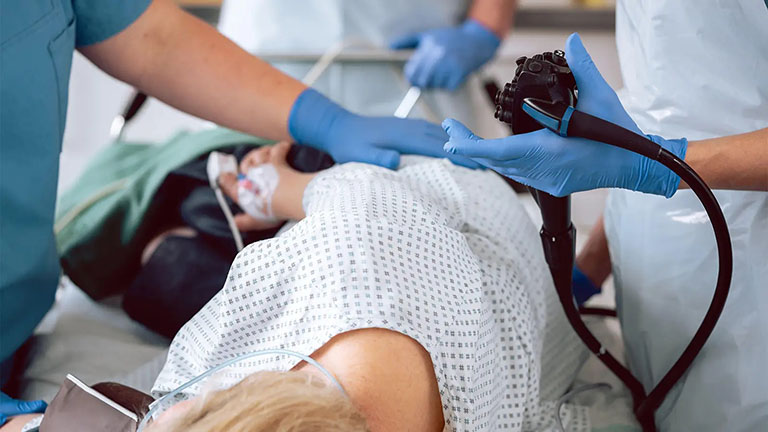
Cụ thể một số kiểm tra chẩn đoán hội chứng Gardner gồm:
- Khám sức khỏe lâm sàng: Ở bước này, bệnh nhân sẽ khai báo đầy đủ và chi tiết các triệu chứng bản thân gặp phải. Sau đó, bác sĩ sẽ tiến hành thăm khám, kiểm tra triệu chứng và đưa ra đánh giá tổng quan về tình trạng bệnh. Đồng thời, kết hợp khai thác các thông tin về tiền sử bệnh cá nhân, gia đình.
- Nội soi đại - trực tràng: Đây là phương pháp tiêu chuẩn giúp chẩn đoán chính xác hội chứng Gardner. Hình ảnh nội soi cho phép quan sát, phát hiện sự hiện diện của các khối polyp, khối u và đánh giá số lượng, vị trí cũng như tính chất nghiêm trọng. Tùy chỉ định mà bệnh nhân có thể áp dụng nội soi đại tràng sigma hoặc nội soi đại tràng toàn bộ.
- Xét nghiệm máu: Nhằm mục đích kiểm tra di truyền, tìm kiếm gen đột biến có liên quan đến sự phát triển của nhiều khối polyp đại trực tràng. Kết quả xét nghiệm di truyền kết hợp với nội soi tiêu hóa giúp đưa ra kết quả chẩn đoán hội chứng Gardner chính xác cao.
- Các kiểm tra hình ảnh khác: Ngoài nội soi, bác sĩ cũng có thể chỉ định áp dụng các kiểm tra hình ảnh như chụp X quang, chụp CT hoặc MRI để tìm kiếm các khối u phát triển ở các cơ quan khác ngoài đại - trực tràng như xương, các mô mềm. Phương pháp này góp phần xác định mức độ nghiêm trọng của bệnh và hướng dẫn các chỉ định điều trị.
Biến chứng và tiên lượng
Hội chứng Gardner là một dạng rối loạn di truyền tuy hiếm gặp nhưng lại gây ảnh hưởng lớn đến nhiều cơ quan, hệ thống trong cơ thể. Không những vậy, việc chẩn đoán cũng khó khăn do số lượng ca mắc khá ít. Những điều này khiến việc phát hiện và điều trị bệnh chậm trễ, làm tăng nguy cơ phát triển các biến chứng khó lường.
Ngoài những ảnh hưởng về suy giảm sức khỏe, bệnh nhân mắc hội chứng Gardner có khả năng cao phát triển bệnh ung thư cực kỳ nguy hiểm. Một số dạng ung thư thường phát triển khi mắc phải hội chứng này, chẳng hạn như:
- Ung thư đại tràng- trực tràng (tỷ lệ mắc khoảng 30 - 79%);
- Ung thư tuyến giáp thể nhú (tỷ lệ khoảng 5 - 29%);
- Các bệnh ung thư hiếm gặp khác với tỷ lệ mắc từ 1 - 4% như:
- Ung thư biểu mô thực quản;
- Ung thư dạ dày;
- Ung thư ruột non;
- Ung thư biểu mô vú;
- Ung thư biểu mô tuyến tá tràng;
- Ung thư biểu mô vỏ thượng thận;
- Ung thư tuyến tiền liệt;
- ...
Tiên lượng cho hầu hết các trường hợp mắc hội chứng Gardner rất khó xác định. Vì nó còn phụ thuộc vào nhiều yếu tố như số lượng và mức độ triệu chứng, độ tuổi chẩn đoán, phương pháp điều trị cũng như khả năng đáp ứng. Vì một khi đã mắc bệnh, các khối polyp và khối u sẽ tăng rất nhanh cả về số lượng lẫn kích thước.
Tuổi thọ của bệnh nhân mắc hội chứng Gardner nếu không được điều trị kể từ thời điểm chẩn đoán là 5 năm hoặc hơn. Trường hợp được điều trị và cắt bỏ đại - trực tràng, tỷ lệ sống sót sau 5 năm là 100%. Tuy nhiên, trường hợp chỉ cắt bỏ 1 phần đại tràng, bệnh nhân sẽ có tỷ lệ tái phát là 30% trong vòng 20 năm và 45% trong vòng 30 năm.
Do đó, khuyến cáo bệnh nhân nên thăm khám và điều trị càng sớm càng tốt để có tiên lượng tốt, nâng cao chất lượng cuộc sống cũng như kéo dài tuổi thọ.
Điều trị
Điều trị hội chứng Gardner phụ thuộc vào mức độ nghiêm trọng của tình trạng và mức độ phát triển của khối polyp. Các phương pháp điều trị hội chứng này tương tự như điều trị ung thư đại - trực tràng, nhằm loại bỏ khối polyp, khối u thông qua các phương pháp như phẫu thuật, xạ trị và hóa trị.
Điều trị y tế
Phẫu thuật nhằm mục đích loại bỏ các khối u, polyp và dự phòng chúng phát triển thành ung thư. Một số phương pháp phẫu thuật được cân nhắc thực hiện gồm:
- Phẫu thuật cắt bỏ khối polyp: Những trường hợp có số lượng polyp đại trực tràng nhiều hơn 20 - 30 và chúng được đánh giá có nguy cơ cao phát triển thành ung thư sẽ được cân nhắc thực hiện phẫu thuật cắt bỏ đường tiêu hóa. Sau phẫu thuật, bác sĩ sẽ chỉ định sử dụng toa thuốc kết hợp giữa thuốc chống viêm không steroid (sunlindac) hoặc chất ức chế COX-2 (celecoxib) để ức chế sự tái phát của chúng.
- Phẫu thuật cắt bỏ đại tràng (colectomy): Tùy mức độ tổn thương mà bác sĩ có thể chỉ định cắt bỏ một phần hoặc toàn bộ đại tràng. Chỉ định thường được đưa ra khi kết quả chẩn đoán cho thấy bạn có khoảng 20 - 30 khối polyp đại tràng.
Ngoài ra, với các khối u desmoid lành tính hoặc epidermoid đang tiến triển, tùy từng trường hợp mà bác sĩ cũng sẽ chỉ định phẫu thuật cắt bỏ. Sau đó, sử dụng nhóm thuốc chống viêm NSAID hoặc thuốc kháng estrogen, kết hợp xạ trị hoặc hóa trị để làm thu nhỏ khối u. Trường hợp khối u nang phát triển viêm nhiễm có thể áp dụng phương pháp tiêm steroid trực tiếp.
Điều trị hỗ trợ
Bên cạnh các biện pháp điều trị y tế, bệnh nhân mắc hội chứng Gardner cũng được khuyến nghị áp dụng một số liệu pháp thay thế nhằm giảm thiểu căng thẳng, nâng cao sức khỏe tổng thể và hỗ trợ kiểm soát triệu chứng. Chẳng hạn như:
- Liệu pháp xoa bóp, massage;
- Châm cứu;
- Yoga, thiền định;
- Nghỉ ngơi nhiều, sinh hoạt điều độ và ăn uống lành mạnh;
Phòng ngừa
Phòng ngừa hội chứng Gardner cũng liên quan đến việc thực hiện sớm tư vấn và xét nghiệm di truyền. Nếu có tiền sử gia đình từng có người được chẩn đoán mắc hội chứng Gardner, thế hệ sau của họ cần sớm được làm kiểm tra di truyền, phát hiện các đột biến gen liên quan đến sự phát triển của hội chứng này.
Trường hợp đã phát hiện dấu hiệu đột biến, cần phải thường xuyên thăm khám sức khỏe tổng quát và làm kiểm tra sàng lọc để ngăn chặn sự phát triển của polyp, khối u hoặc ngăn chúng không phát triển thành ung thư.
Ngoài ra, một điều quan trọng khác đó là tuân thủ thực hiện lối sống lành mạnh, bao gồm một chế độ ăn uống khoa học, tập thể dục hàng ngày, sinh hoạt điều độ, nghỉ ngơi nhiều, tránh stress để giảm nguy cơ phát triển ung thư.
Những câu hỏi quan trọng khi đi khám
1. Nguyên nhân nào khiến tôi/ con tôi mắc phải hội chứng Gardner?
2. Hội chứng Gardner có nguy hiểm không?
3. Tôi cần làm những xét nghiệm gì để chẩn đoán mắc hội chứng Gardner?
4. Điều gì sẽ xảy ra nếu tôi không điều trị hội chứng Gardner?
5. Hội chứng Gardner có chữa khỏi dứt điểm được không?
6. Phương pháp điều trị hiệu quả nhất đối với tình trạng bệnh của tôi?
7. Những lợi ích và rủi ro liên quan đến các chỉ định điều trị hội chứng Gardner?
8. Chi phí phẫu thuật điều trị hội chứng Gardner tốn bao nhiêu? Có được dùng BHYT không?
9. Tôi cần làm gì để hỗ trợ cải thiện triệu chứng của hội chứng Gardner?
10. Sau điều trị, tôi có cần tái khám nữa hay không?
Hội chứng Gardner là căn bệnh tuy hiếm gặp nhưng lại phát triển rất khó lường. Nó là một trong những nguyên nhân khởi phát ung thư đại trực tràng gây nguy hiểm đến tính mạng. Do đó, với những người có tiền sử gia đình từng mắc bệnh luôn được các chuyên gia khuyến cáo thực hiện các xét nghiệm sàng lọc để sớm phát hiện bệnh và điều trị kịp thời để ngăn chặn các biến chứng về sau.
Tham khảo thêm
- Khi nào nên cắt polyp đại tràng? Quy trình và lưu ý sau cắt
- Bệnh Ung thư trực tràng- Nhận biết và điều trị ngay