Bệnh U Tuyến Yên

U tuyến yên là khối u lành tính (không phải ung thư). Tuy không có khả năng lây lan nhưng trong nhiều trường hợp, khối u phát triển kích thước lớn gây chèn ép ảnh hưởng đến các mô xung quanh, gây giảm sản xuất một hoặc nhiều hormone cần thiết cho cơ thể. Phẫu thuật là phương pháp điều trị chính nhằm xử lý loại bỏ những khối u này.
Tổng quan
U tuyến yên (Pituitary Adenoma) là sự phát triển của khối u từ các mô tuyến yên. Hầu hết những khối u tuyến yên đều lành tính và không phải khối u ung thư. Chúng thường khu trú và không có khả năng lây lan sang những cơ quan khác.
Tuy nhiên, nếu chúng phát triển với kích thước lớn sẽ gây chèn ép lên các cấu trúc, mô xung quanh gây ra triệu chứng. Hoặc chính khối u tuyến yên cũng có thể gây rối loạn quá trình sản sinh hormone, giảm chức năng điều tiết hoạt động của nhiều tuyến khác trong cơ thể, ảnh hưởng nặng nề đến sức khỏe.
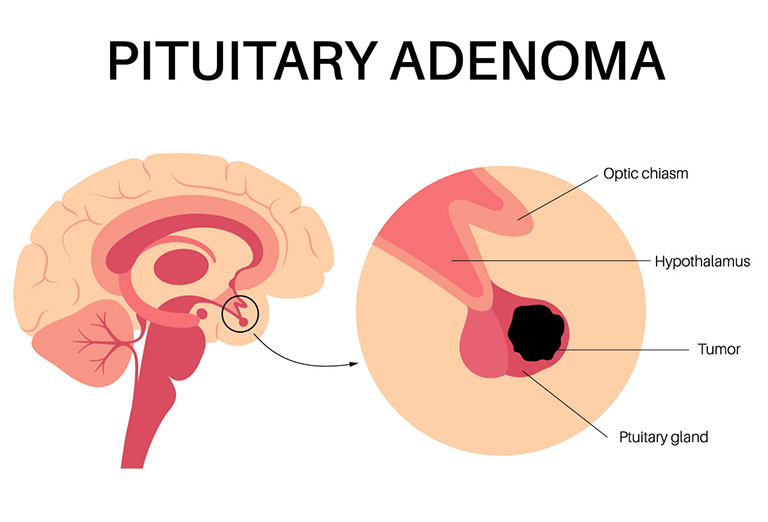
Trên thực tế, u tuyến yên không phải khối u não, mặc dù tuyến yên được gắn vào đáy não. Tỷ lệ mắc u tuyến yên khá cao, nhưng hầu hết các trường hợp phát hiện bệnh đều tương đối lành tính, vô hại, không lây lan hoặc phát triển chậm có thể kiểm soát được.
U tuyến yên chiếm khoảng 10 - 15% trên tổng số các khối u phát triển trong não. Ước tính có khoảng 77/ 100.000 người mắc bệnh u tuyến yên. Tuy nhiên, u tuyến yên chỉ được chẩn đoán là bệnh khi kích thước khối u lớn và gây ra triệu chứng. Còn lại những khối u nhỏ, vô hại không được xem là bệnh, thậm chí vĩnh viễn không được phát hiện.
Phân loại
Tuyến yên là tuyến nội tiết có kích thước nhỏ bằng hạt đậu, được gắn vào đáy não có nhiệm vụ sản sinh các loại hormone cần thiết cho cơ thể. Tuyến yên có hai thùy gồm thùy trước và thùy sau, mỗi thùy đảm nhiệm chức năng giải phóng các hormone khác nhau, chẳng hạn như:
- Hormone tuyến thượng thận ACTH hoặc corticotropin;
- Hormone chống bài niệu ADH hoặc vasopressin;
- Hormone tạo hoàng thể LH;
- Hormone kích thích nang trứng FSH;
- Hormone tăng trường GH;
- Hormone kích thích tuyến giáp TSH;
- Hormone Oxytoxin và Prolactin;
Dựa vào đánh giá chức năng sản xuất hormone hoặc kết hợp của các hormone mà các chuyên gia phân chia thành 2 dạng chính gồm:
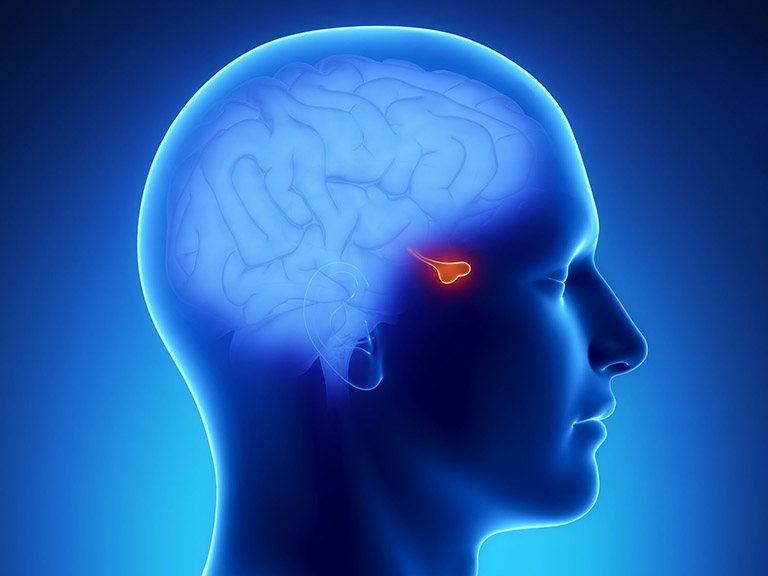
- Khối u tuyến yên hoạt động: Là tình trạng những u tuyến yên này hoạt động giải phóng thêm một hoặc nhiều hormone và gây ra nhiều triệu chứng, biến chứng liên quan đến loại hormone mà nó sản xuất ra. Đa phần các u tuyến yên hoạt động là khối u chức năng.
- Khối u tuyến yên không hoạt động: Là những u tuyến yên không sản xuất thêm hormone. Thay vào đó, chúng phát triển nhanh về kích thước, xâm lấn sang các cấu trúc, mô cơ lân cận.
Ngoài ra, phân loại u tuyến yên còn được đánh giá dựa vào kích thước khối u, gồm 2 loại chính sau:
- U tuyến yên Microadenomas: Kích thước khối u tuyến yên rất nhỏ, thường < 10mm hoặc tối đa 1cm;
- Uu tuyến yên Macroadenomas: Khối u tuyến yên này có kích thước lớn hơn 1cm;
Nguyên nhân và yếu tố nguy cơ
Nguyên nhân
Cho đến nay, nguyên nhân gây u tuyến yên vẫn chưa được tìm ra. Một số khối u tuyến yên được nghiên cứu và xác định có liên quan đến sự đột biến và thay đổi DNA. Đây là vật liệu quan trọng tạo nên gen trong cơ thể mỗi người. Nếu chúng bị thay đổi vì bất kỳ lý do gì đều có thể khiến các tế bào phát triển bất thường ngoài tầm kiểm soát.
Đối với u tuyến yên, đột biến gen có thể tự phát hoặc di truyền từ bố mẹ, kích thích các tế bào tuyến yên tăng sinh quá mức, tạo thành từng khối u tăng trưởng tồn tại trong tuyến yên. Tuy nhiên, các khối u này không có dấu hiệu của ung thư.
Yếu tố nguy cơ
Một số yếu tố khác làm tăng nguy cơ gây u tuyến yên như:

- Một số điều kiện di truyền như:
- Đa u nội tiết type 1 (MEN1) và type 4;
- Hội chứng X - LAG;
- Hội chứng phức hợp Carney;
- U xơ thần kinh type 1;
- Hội chứng Von Hippels - Lindau;
- Hội chứng Succinate dehydrogenase;
- Hội chứng McCune-Albright;
- Phụ nữ từ 30 - 40 tuổi và trẻ gái sau sinh mang gen bệnh có nguy cơ mắc u tuyến yên cao hơn nam giới;
- Phụ nữ mang thai và đang cho con bú làm tăng nồng độ hormone prolactin bất thường;
- Tác dụng phụ của một số loại thuốc như thuốc tránh thai chứa hàm lượng cao nội tiết tố estrogen, thuốc chống buồn nôn Metoclopramid, thuốc ức chế thụ thể H2...;
Triệu chứng và chẩn đoán
Triệu chứng
Các triệu chứng lâm sàng của u tuyến yên là do khối u sản sinh hormone dư thừa hoặc khối u tuyến yên chèn ép các tổ chức lân cận. Một số triệu chứng điển hình như:
Triệu chứng khối u chèn ép các mô lân cận
- Suy giảm thị lực: Có khoảng 40 - 60% trường hợp có u tuyến yên gây suy giảm thị lực, giảm tầm nhìn, nhìn mờ hoặc nhìn đôi. Khối u xuất hiện và đè ép vào dây thần kinh thị giác dẫn đến các triệu chứng này.
- Đau đầu: Những người có u tuyến yên thường xuyên đau đầu do áp lực đè nén lên các mô xung quanh.
- Thiếu hụt nội tiết tố: Khối u làm tổn thương các mô tuyến yên, suy giảm chức năng hay còn gọi là triệu chứng suy tuyến yên. Tùy từng trường hợp mà u tuyến yên có thể làm giảm một hoặc nhiều hormone, chẳng hạn như:
- Thiếu hụt LH và FSH làm giảm nồng độ testosterone và estogen gây hiện tượng thiểu năng sinh dục. Nam giới có biểu hiện rối loạn cương dương, ít lông, nữ giới bốc hỏa, khô âm đạo, ít hoặc không có kinh nguyệt và cả 2 giới đều có chung cảm giác mệt mỏi, thay đổi tâm trạng, giảm ham muốn tình dục;
- Thiếu hụt TSH giảm lượng hormone tuyến giáp gây suy giáp. Đặc trưng với các triệu chứng như nhịp tim chậm, táo bón, sưng tứ chi, da khô và phản xạ kém;
- Thiếu hụt ACTH tuyến thượng thận gây giảm hormone cortisol, khởi phát các triệu chứng như tụt huyết áp, đau bụng, buồn nôn, nôn ói, ăn uống kém;
- Thiếu hụt GH giảm hormone tăng trưởng. Tùy theo độ tuổi khác nhau mà các triệu chứng sẽ khác nhau. Trong đó, phổ biến nhất là người lớn dễ mệt mỏi, giảm khối lượng cơ bắp;
Triệu chứng u tuyến yên sản xuất dư hormone
Cơ thể con người có khả năng tự điều chỉnh nồng độ hormone để duy trì sức khỏe ổn định. Nên khi lượng hormone tuyến yên sản sinh ra dư thừa sẽ gây ra các vấn đề sức khỏe sau:
- U tuyến giáp: Dư thừa hormone tuyến giáp TSH hay còn gọi là cường giáp. Tình trạng này thúc đẩy quá trình trao đổi chất trong cơ thể và gây ra các triệu chứng như:
- Nhịp tim nhanh
- Sút cân không rõ nguyên nhân
- Vã mồ hôi
- Tiêu chảy, phân lỏng
- Lo lắng, hồi hộp, run tay
- U tuyến sữa (Prolactinomas): Đây là loại u tuyến yên phổ biến nhất, chiếm 4 trong 10 loại khối u tuyến yên. U tuyến sữa kích thích sản xuất lượng prolactin dư thừa, tích tụ trong máu và làm tổn thương, phá vỡ các chức năng sinh sản bình thường. Chúng tác động tiêu cực đến các hormone trong buồng trứng hoặc tinh hoàn gây vô sinh cả nam lẫn nữ hoặc núm vú tiết sữa bất thường dù không mang thai.
- U tuyến Corticotroph: Là tình trạng tuyến yên sản xuất dư thừa hoer hormone vỏ thượng thận ACTH. Loại u này chiếm 1/10 khối u tuyến yên. Tình trạng này kích hoạt cơ thể sản sinh dư thừa hormone steroid, trong đó có cortisol, khởi phát hội chứng Cushing với các triệu chứng sau:
- Yếu cơ
- Loãng xương
- Dễ gãy xương
- Cao huyết áp
- Da dễ bầm tím
- Xuất hiện vết rạn trên bụng, màu tím sẫm
- Đái tháo đường type 2
- U tuyến somatotropin: Đây là tuyến sản xuất hormone tăng trưởng và dưới tác động của u tuyến yên, lượng hormone này được sản xuất dư thừa. Dạng này chiếm khoảng 2/10 khối u tuyến yên. Tùy theo độ tuổi mắc bệnh sẽ gây ra các triệu chứng khác nhau.
- Trẻ em & thanh thiếu niên: Trẻ mắc bệnh khổng lồ tuyến yên do dư hormone tăng trưởng;
- Người lớn: Thường gây bệnh to đầu chi do dư hormone tăng trưởng. Bệnh đặc trưng với kích thước to bất thường của đầu, mặt, bàn tay, bàn chân... Kèm theo đó là suy giảm chức năng trao đổi chất trong cơ thể, rối loạn glucose và tăng kích thước cơ tim;
Một số u tuyến yên không tiết hormone khác gồm:
- Nang hố tuyến yên hoặc nang hố cạnh tuyến yên:
- Trẻ em: đau đầu, hay nôn ói, kém phát triển;
- Người lớn: gây các triệu chứng bất thường về thần kinh sọ não do tổn thương dây thần kinh số III, IV, VI & V1;
- U nguyên sống (Chordomas): Thường gây các bệnh lý tổn thương thần kinh sọ não, rối loạn nội tiết hoặc chứng song thị;
- U tế bào mầm (Germinomas): Gây chứng đái tháo nhạt, tăng áp lực nội sọ, rối loạn thần kinh;
- U dạng bì (Dermoid tumors): Gây chứng viêm màng não tái phát do các thành phần bên trong khối u tuyến yên thoát ra ngoài;
- U di căn đến tuyến yên: Phổ biến nhất là ung thư vú hoặc phổi, gây triệu chứng rối loạn chức năng thùy trước của tuyến yên, liệt các dây thần kinh sọ não, đái tháo nhạt...;
- Phình mạch vào hố yên gây suy giảm chức năng tuyến yên và kích thích tăng tiết hormone prolactin;
- Một số u hạt tuyến yên khác như bệnh sacoid, viêm màng não, u hạt tế bào khổng lồ... gây ra hàng loạt các triệu chứng về rối loạn chức năng hệ thần kinh trung ương và các biểu hiện về rối loạn nội tiết.
Chẩn đoán
Tùy thuộc vào các triệu chứng lâm sàng, bác sĩ sẽ chỉ định thực hiện các kỹ thuật chẩn đoán chính xác u tuyến yên. Bao gồm:
- Xét nghiệm máu: Nhằm kiểm tra nồng độ hormone nhất định trong máu bị thiếu hụt hoặc dư thừa.
- Chẩn đoán hình ảnh: Một số kỹ thuật chẩn đoán hình ảnh giúp nhận diện và xác định u tuyến yên như chụp CT scan cắt lớp vi tính hoặc chụp MRI cộng hưởng từ cấu trúc hộp sọ.
- Khám mắt: Một số trường hợp bệnh nhân có dấu hiệu suy giảm thị lực cần kết hợp với thăm khám mắt, kiểm tra thị lực và tầm nhìn ngoại vi. Qua đó, đánh giá chức năng các dây thần kinh nối với mắt và đưa ra chẩn đoán có liên quan đến u tuyến yên hay không.
Ngoài ra, bác sĩ có thể cân nhắc chỉ định thực hiện một số xét nghiệm nội tiết cần thiết khác hoặc sinh thiết.
Biến chứng và tiên lượng
Biến chứng
Đột quỵ tuyến yên (Pituitary apoplexy) là biến chứng nguy hiểm nhất của u tuyến yên. Đây là một vấn đề sức khỏe nguy cấp cần được cấp cứu nội tiết ngay. Đột quỵ xảy ra do tình trạng xuất huyết tự phát trong khối u tuyến yên.
Nguy cơ đột quỵ thường tiến triển sau 1 - 2 ngày, có thể nhận biết thông qua các triệu chứng như cứng gáy, đau đầu dữ dội do tổn thương thần kinh sọ não, rối loạn ý thức, dẫn đến trụy tim và tử vong nếu không được cấp cứu kịp thời.
Ngoài ra, biến chứng u tuyến yên còn xuất phát từ các phương pháp điều trị như: phẫu thuật cắt bỏ, xạ trị hoặc hóa trị u tuyến yên:
Biến chứng phẫu thuật u tuyến yên
- Xuất huyết não;
- Viêm màng não;
- Rò rỉ dịch tủy CSF;
- Chứng đái tháo nhạt (Là tình trạng đi tiểu liên tục, lượng nước tiểu lớn nhưng loãng dẫn đến dư thừa muối. Xảy ra khi thiếu hụt hormone chống bài niệu của tuyến yên);
Biến chứng hóa - xạ trị liệu
- Đau đầu, chóng mặt, buồn nôn và tăng nguy cơ khởi phát các hành vi cưỡng chế do tác dụng phụ của thuốc chủ vận dopamin;
- Xạ trị gây biến chứng mất thị lực, dễ tổn thương não, giảm chức năng sinh sản và phát triển khối u ung thư sau vài năm;
Tiên lượng
Hầu hết các trường hợp u tuyến yên đều là dạng lành tính, vô hại và không có khả năng lây lan. Chỉ cần u tuyến yên nhỏ và không gây triệu chứng, bạn hoàn toàn có thể chung sống hòa bình với chúng, không nhất thiết phải điều trị.
Tuy nhiên, theo thời gian chúng ngày càng phát triển, tăng kích thước gây chèn ép đến các tổ chức lân cận, rối loạn chức năng sản xuất hormone và khởi phát nhiều bệnh lý khác nhau, từ đơn giản đến phức tạp, ảnh hưởng ít nhiều đến sức khỏe.

Điều trị u tuyến yên càng sớm tiên lượng càng cao đối với các trưởng hợp khối u gây biến chứng nghiêm trọng cho sức khỏe. Sau khi u tuyến được loại bỏ, đa phần người bệnh có thể sống khỏe mạnh bình thường. Tuy nhiên, một số ít trường hợp phải sử dụng thuốc thay thế hormone suốt đời để duy trì các chức năng quan trọng.
Tỷ lệ sống sót sau 5 năm chẩn đoán u tuyến yên khoảng 97%, tuy nhiên còn phụ thuộc vào các yếu tố khác như loại khối u, thể trạng, tuổi tác... Các chuyên gia cũng khuyến cáo tỷ lệ tái phát u tuyến yên tương đối cao và phải tái điều trị. Khoảng 18% tái phát thể u tuyến yên không hoạt động và 25% u tiết dư hormone prolactin.
Điều trị
Tùy theo dạng khối u, kích thước và cơ chế ảnh hưởng của u tuyến yên đến sức khỏe, mỗi trường hợp bệnh sẽ được chỉ định áp dụng phác đồ điều trị phù hợp.
Phẫu thuật
Phẫu thuật u tuyến yên được chỉ định khi khối u lành tính nhưng phát triển mạnh về kích thước gây ra các vấn đề chèn ép, rối loạn thần kinh hoặc đe dọa tính mạng. Việc phẫu thuật trong trường hợp này nhằm mục đích đề phòng, ngăn ngừa biến chứng.
Phẫu thuật được tiến hành khi có kết quả chụp chiếu, biết rõ vị trí, kích thước khối u tuyến yên, kết hợp kiểm tra xét nghiệm máu, huyết áp, điện tâm đồ để đảm bảo bệnh nhân có đủ thể trạng sức khỏe để gây mê phẫu thuật. Tùy từng trường hợp cụ thể mà bác sĩ sẽ thực hiện kỹ thuật mổ loại bỏ một phần hoặc toàn bộ khối u tuyến yên với số lần phù hợp.
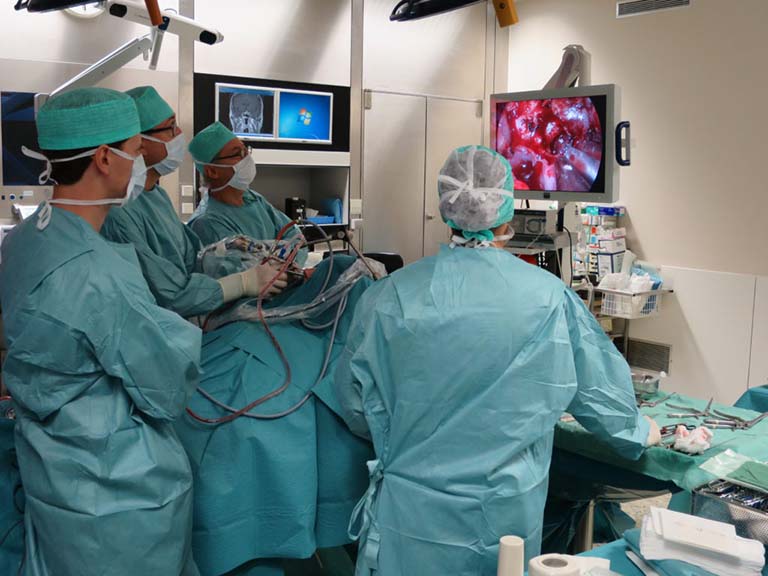
Khoảng 95% trường hợp mổ u tuyến yên hiện này đều áp dụng phẫu thuật xuyên xương bướm bằng cách đi qua mũi và xoang bướm. Sau đó tạo một khoảng trống bên trong hộp sọ phía sau mũi và dưới não để tiến hành loại bỏ khối u. Trường hợp khối u có kích thước quá lớn, bắt buộc phải mở hộp sọ để tiếp cận trực tiếp đến tuyến yên và loại bỏ khối u. Tuy nhiên, rất ít trường hợp mổ u tuyến yên bằng kỹ thuật này.
Giai đoạn hậu phẫu, bệnh nhân sẽ được hồi sức tích cực và kết hợp điều trị bằng liệu pháp hormone thay thế. Trong đó, loại quan trọng nhất là Cortisol nhằm giảm thiểu cảm giác căng thẳng. Đồng thời, bệnh nhân cần phải tái khám định kỳ sau mỗi 6 - 8 tuần để kiểm tra não, mắt và các chỉ số sức khỏe, hồi phục khác.
Hóa trị
Dùng thuốc để thu nhỏ u tuyến yên và cải thiện triệu chứng cũng được chỉ định áp dụng trong một số trường hợp nhất định. Loại thuốc thường dùng là thuốc chủ vận dopamine đáp ứng tốt với các trường hợp u tuyến yên dạng tiết prolactin. Chẳng hạn như: Cabergoline (Dostinex) hoặc Bromocriptine (Cycloset) cho đợt điều trị đầu tiên kéo dài vài tháng.
Xạ trị
Là phương pháp sử dụng thiết bị chiếu tia X năng lượng cao nhằm thu nhỏ kích thước khối u tuyến yên. Có nhiều hình thức xạ trị khác nhau và được chỉ định áp dụng tùy từng trường hợp cụ thể:
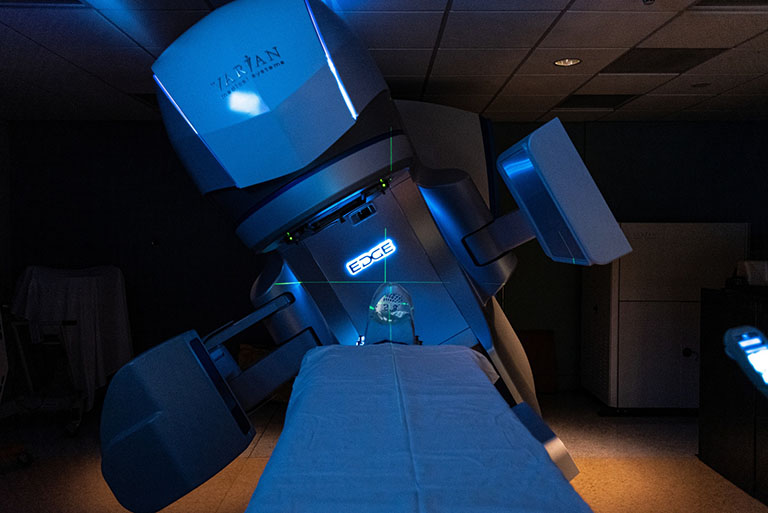
Xạ trị bên ngoài
- Xạ trị chùm tia bên ngoài (EBRT);
- Xạ trị bằng hình ảnh (IGRT);
- Phẫu thuật phóng xạ lập thể hay còn gọi là xạ phẫu Gamma knife;
- Xạ trị dựa trên hồ quang (IMRT);
- Xạ trị cơ thể lập thể (SBRT);
- Liệu pháp hạt;
Xạ trị bên trong
- Xạ trị áp sát;
- Xạ trị toàn thân;
Đối với khối u tuyến yên, hình thức xạ trị được áp dụng phổ biến nhất là phẫu thuật phóng xạ lập thể. Sử dụng nguồn phóng xạ liều cao hội tụ nhằm loại bỏ khối u nhỏ với độ chính xác cao. Liệu trình thực hiện thường kéo dài từ 1 - 5 ngày.
Phòng ngừa
Bản chất của các khối u tuyến yên rất khó có thể phát hiện sớm và gần như không có biện pháp ngăn chặn chúng phát triển. Hầu hết các trường hợp đều tự phát bất ngờ, có hoặc không có yếu tố di truyền.

Do đó, nếu nằm trong nhóm đối tượng nguy cơ hãy chủ động thăm khám sức khỏe định kỳ và tầm soát sàng lọc phát hiện u tuyến yên sớm trong giai đoạn đầu. Bên cạnh đó, cần điều chỉnh một số thói quen lành mạnh sau để giảm nguy cơ mắc khối u nói chung:
- Không hút thuốc;
- Không rượu bia;
- Ăn uống khoa học, đủ chất;
- Vận động, tập luyện tích cực;
- Duy trì cân nặng hợp lý;
Những câu hỏi quan trọng khi đi khám
1. Tôi bị đau đầu dữ dội kèm theo các rối loạn nội tiết bất thường là dấu hiệu của bệnh gì?
2. Nguyên nhân tại sao tôi bị u tuyến yên?
3. Tôi cần thực hiện các xét nghiệm nào để phát hiện u tuyến yên?
4. Tôi mắc u tuyến yên dạng nào? Có nghiêm trọng không?
5. Khối u tuyến yên có thể phát hiện sớm được không?
6. Bệnh u tuyến yên có di truyền cho thế hệ sau không?
7. Bị u tuyến yên có chữa khỏi được không?
8. Tôi nên điều trị u tuyến yên bằng phương pháp nào tốt nhất?
9. Tôi có thể sống chung với khối u tuyến yên mà không cần điều trị được không?
10. Phẫu thuật u tuyến yên tốn bao nhiêu? BHYT có hỗ trợ chi trả không?
U tuyến yên tuy là u lành nhưng vẫn cần can thiệp điều trị nếu kích thước khối u quá lớn. Điều trị càng sớm tiên lượng càng cao, bảo tồn tối đa phần tuyến yên còn lại và duy trì chức năng sản xuất hormone cần thiết cho cơ thể. Do đó, hãy chủ động thăm khám sớm ngay khi phát hiện các dấu hiệu bất thường để được chẩn đoán và tư vấn hướng điều trị phù hợp, ngăn ngừa biến chứng khó lường về sau.
XEM THÊM
- Đột Quỵ Thoáng Qua Là Gì? Biểu hiện và Cách xử lý
- Top 5 Bệnh Viện Chữa Đột Quỵ Tốt Hàng Đầu Tại TP.HCM