Hội chứng Swyer

Hội chứng Swyer là một bệnh hiếm gặp ở phụ nữ. Bệnh đặc trưng bởi tình trạng tuy là phụ nữ, có âm đạo, tử cung và ống dẫn trứng nhưng lại mang bộ NST XY của nam giới. Tuyến sinh dục không phát triển, buồng trứng teo nhỏ dẫn đến vô sinh và thiếu hụt các hormone nội tiết quan trọng khiến ngoại hình khá nam tính. Điều trị hội chứng Swyer bằng cách sử dụng thuốc nội tiết suốt đời và phẫu thuật loại bỏ tuyến sinh dục bị ung thư hóa.

Hội chứng Swyer (Swyer Syndrome) là tình trạng di truyền gây ảnh hưởng đến sự phát triển cơ quan sinh dục, thuộc nhóm rối loạn phát triển giới tính (DSD). Tên gọi khác là tình trạng rối loạn sinh dục hoàn toàn (GCD). Hội chứng này đặc trưng bởi sự phát triển giới tính không tương ứng với cấu trúc nhiễm sắc thể.
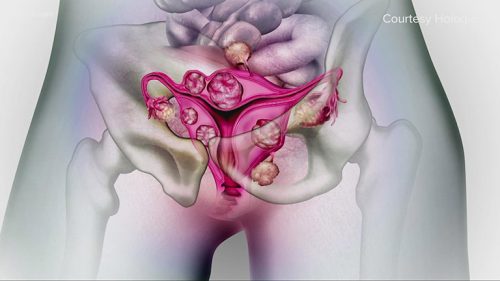
Người mắc hội chứng Swyer có cơ quan sinh dục ngoài đặc trưng của phụ nữ. Trong đó, âm đạo, tử cung và ống dẫn trứng phát triển bình thường, nhưng tuyến sinh dục (buồng trứng hoặc tinh hoàn) lại không hoạt động.
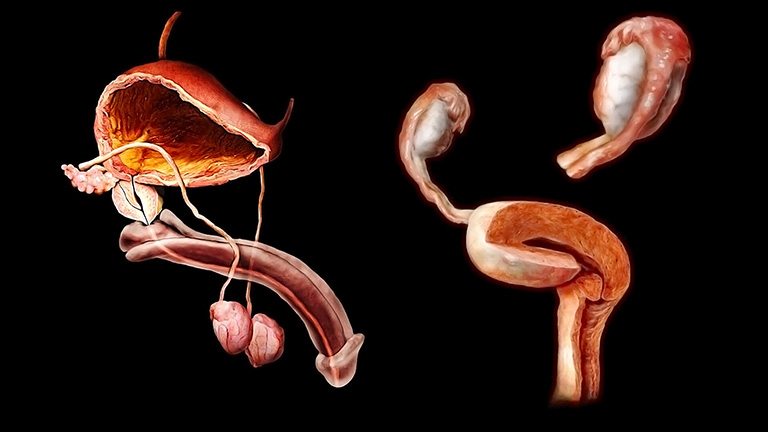
Đây là lý do vì sao người mắc hội chứng Swyer còn được gọi là tình trạng rối loạn phát triển tuyến sinh dục hoàn chỉnh 46,XY. Riêng phần mô còn lại của tuyến sinh dục sẽ phát triển thành ung thư, bắt buộc phải phẫu thuật loại bỏ.
Hội chứng Swyer là rối loạn di truyền giới tính hiếm gặp. Được phát hiện và mô tả lần đầu tiên vào năm 1985 bởi tác giả Swyer. Tỷ lệ mắc ước tính khoảng 1/80.000 ca sinh. Phụ nữ mắc hội chứng Swyer thường bị vô kinh ở độ tuổi dậy thì và vô sinh khi bước vào độ tuổi sinh sản.
Nguyên nhân và yếu tố nguy cơ
Người bình thường có 46 NST trong mỗi tế bào, 2 trong 46 NST này là X và Y được gọi là NST giới tính, chúng quyết định giới tính nam hay nữ của bào thai. Bé gái và nữ giới sẽ có 2 NST X (kiểu nhân 46,XX), bé trai và nam giới sẽ có 1 NST X + 1 NST Y (kiểu nhân 46,XY).
Đối với bệnh nhân mắc hội chứng Swyer, bé gái và nữ giới có đầy đủ các đặc điểm ngoại hình, cơ quan sinh dục nữ nhưng lại mang bộ NST nam. Hội chứng này di truyền theo cách liên kết với NST X và , trội hoặc lặn trên NST thường. Tùy thuộc vào dạng đột biến mà dẫn đến rối loạn chức năng sinh dục.
Cho đến nay, nguyên nhân gây hội chứng Swyer vẫn chưa được xác định rõ. Tuy nhiên, nhiều chuyên gia cho biết sự gián đoạn và thay đổi bất thường của gen đột biến hoặc các nhóm gen liên quan đến sự phân chia khác biệt giới tính thai nhi.
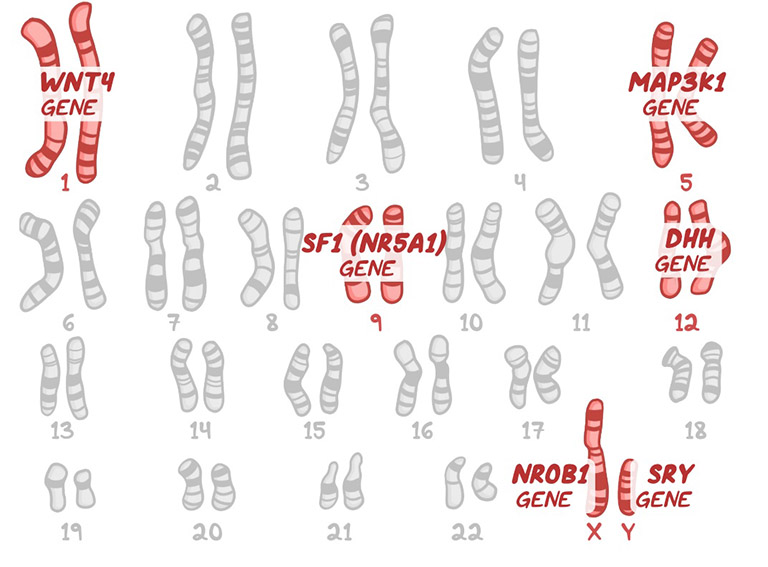
Một số gen đột biến gây hội chứng Swyer được xác định gồm:
Gen SRY
Gen đột biến được xác định gây ra hội chứng Swyer (ở khoảng 15% trường hợp) là gen SRY. Gen này nằm trên NST Y, có nhiệm vụ tạo ra các protein vùng Y quy định giới tính (sex-determining region Y). Cơ chế hoạt động của nó là liên kết với các vùng ADN và kiểm soát hoạt động của một số gen khác.
Thông thường, các protein vùng Y quy định giới tính thường bắt đầu phát triển giới tính nam. Nhờ đó mà thai nhi sẽ phát triển các cơ quan, bộ phận sinh dục đặc trưng của nam giới (tinh hoàn) và ức chế sự phát triển các cấu trúc sinh dục nữ.
Tuy nhiên, gen đột biến SRY sẽ ngăn cản sự sản xuất protein vùng Y này, dẫn đến sự phát triển của tử cung và ống dẫn trứng thay vì tinh hoàn, dù bào thai mang NST XY.
Gen MAP3K1
Ngoài ra, hội chứng Swyer xảy ra cũng có liên quan đến đột biến gen MAP3K1 (chiếm khoảng 18% trong tổng số các trường hợp). Loại gen này có nhiệm vụ sản sinh ra một loại protein điều chỉnh các tín hiệu kiểm nhiều quy trình khác trong cơ thể. Trong đó có quá trình hình thành các đặc điểm về giới tính của bào thai.
Kết quả của tình trạng này là giảm biệt hóa giới tính nam, tăng biệt hóa giới tính nữ, tạo điều kiện thuận lợi cho tử cung và ống dẫn trứng phát triển, trong khi tinh hoàn bị ức chế không thể phát triển.
Gen DHH & NR5A1
Một số trường hợp mắc hội chứng Swyer do liên quan đến các gen đột biến như DHH và NR5A1. Trong đó, gen DHH quyết định đến việc tạo ra protein đáp ứng quá trình sản xuất các loại mô ở nhiều cơ quan, bộ phận trong cơ thể, còn gen NR5A1 tạo ra steroid 1 (SF1 - Steroid Factor 1) giúp kiểm soát các hoạt động về sản xuất hormone sinh dục và biệt hóa giới tính của bào thai.
Nếu xảy ra đột biến ở 2 gen này, quá trình quy định và hình thành các đặc điểm về giới tính. Cụ thể đối với người mắc hội chứng Swyer, tinh hoàn không phát triển, nhưng lại cho phép tử cung và ống dẫn trứng phát triển quá mức dù mang bộ NST nam giới.
Gen SOX9
Đây là loại gen quyết định yếu tố giới tính cốt lõi cho tất cả mọi sinh vật sống có xương sống, trong đó có con người. Những người mắc hội chứng loạn sản campomelic thường là do đột biến gen SOX9. Bệnh gây ra các triệu chứng đặc trưng của dị tật xương và rối loạn phát triển giới tính 46,XY. Kéo theo sự phát triển hội chứng Swyer.
Các gen đột biến khác
Ngoài các trường hợp trên, hội chứng Swyer cũng có thể xảy ra khi có các đột biến gen sau:
- NR0B1 trên NST X;
- DEAH37;
- Gen protein Wnt-4 (WNT4);
- GATA4;
- CBX2;
- WWOX;
- ARX;
- ATRX;
- CBX2;
- DMRT1;
- WT1;
Ngoài đột biến gen, hội chứng Swyer cũng có thể xảy ra do các nguyên nhân và yếu tố khác không liên quan đến di truyền gen đột biến khác. Chẳng hạn như phụ nữ mang thai sử dụng thuốc nội tiết. Tuy nhiên, trong đa số các trường hợp vẫn chưa xác định được nguyên nhân rõ ràng.
Triệu chứng và chẩn đoán
Triệu chứng
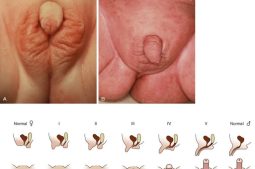
Người mắc hội chứng Swyer được xác định là nữ giới thông qua các đặc điểm giới tính nữ ngay từ khi sinh ra, có âm đạo, tử cung và ống dẫn trứng bình thường. Tuy nhiên, đến tuổi dậy thì và sinh sản, các chức năng này dần bộc lộ những điểm bất thường và gây ra các triệu chứng sau:
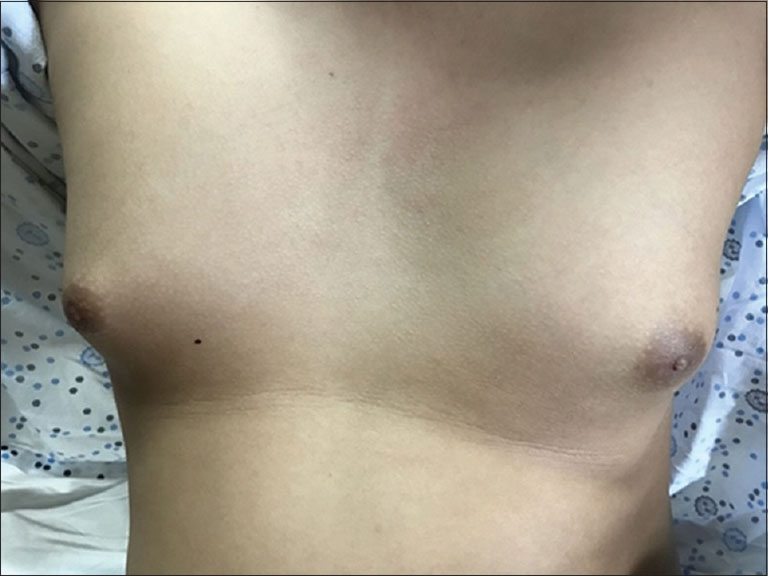
- Vô kinh từ nhỏ đến lớn;
- Không phát triển ngực;
- Các đặc điểm ngoại hình thường thô, khá nam tính;
- Phát triển lông nách, lông mu;
- Tử cung của trẻ phát triển bình thường;
Chẩn đoán
Để chẩn đoán hội chứng Swyer, bác sĩ sẽ đánh giá các triệu chứng lâm sàng do bệnh nhân cung cấp, kiểm tra các yếu tố về giới tính, sinh dục, sinh sản, kinh nguyệt và khai thác tiền sử bệnh cá nhân. Ngoài ra, ngoại hình cũng là một trong những yếu tố quan trọng giúp chẩn đoán cụ thể hội chứng Swyer. Chẳng hạn như thiếu các đặc điểm thứ cấp liên quan đến NST XX như không có lông mu, lông nách, ngực lép...
Sau đó, chỉ định thực hiện một số loại xét nghiệm cận lâm sàng gồm:
- Xét nghiệm máu: Cho phép đánh giá mức độ tăng hoạt chất gonadotropin và giảm estrogen, testosterone trong cơ thể.
- Phân tích nhiễm sắc thể: Đây là xét nghiệm bắt buộc giúp chẩn đoán hội chứng Swyer. Quy trình này nhằm xác định và đánh giá từng NST thông qua kiểm tra lai huỳnh quang tại chỗ (FISH). Đồng thời, xét nghiệm phân tích di truyền bổ sung có thể được thực hiện nhằm xác định các đột biến gen cụ thể có liên quan đến hội chứng Swyer.
- Xét nghiệm di truyền: Nhằm mục đích xác định chính xác loại gen đột biến khởi phát cơ chế hình thành hội chứng Swyer. Đồng thời, kiểm tra yếu tố di truyền của các thành viên trong gia đình. Qua đó có thể chẩn đoán hội chứng Swyer là do di truyền hoặc tự phát.
- Xét nghiệm hình ảnh: Bác sĩ sẽ yêu cầu thực hiện các xét nghiệm đánh giá cơ quan sinh dục bên trong của hệ thống sinh sản. Một số xét nghiệm cơ bản bao gồm: siêu âm ban đầu, sau đó chụp cộng hưởng từ MRI nếu kết quả siêu âm không rõ ràng. Một số trường hợp kết hợp nội soi ổ bụng kết hợp phẫu thuật xâm lấn tối thiểu để quan sát và đánh giá chi tiết các cơ quan trong ổ bụng.
- Sinh thiết mô buồng trứng: Một số trường hợp có thể được yêu cầu làm sinh thiết mô buồng trứng để chẩn đoán nguy cơ ung thư.
Biến chứng và tiên lượng
Người mắc hội chứng Swyer chỉ phát triển âm đạo, tử cung và các cơ quan sinh dục ngoài, riêng các tuyến sinh dục liên quan như buồng trứng. Thay vào đó là sự phát triển của tuyến sinh dục sọc, các mô liên kết không có chức năng sản xuất ra hormone giới tính.
Vì không có buồng trứng nên người mắc hội chứng Swyer không thể thụ thai tự nhiên, dẫn đến vô sinh. Tuy nhiên, do phát triển tử cung nên vẫn có thể mang thai bằng phương pháp xin trứng hiến tặng và nhờ sự hỗ trợ của các biện pháp điều trị sinh sản khác.

Đối với trẻ em bước vào độ tuổi dậy thì, người mắc hội chứng Swyer sẽ bị vô kinh, do không có buồng trứng khiến cơ thể không có đủ hormone giới tính là estrogen và progesterone. Tuy nhiên, trong trường hợp phát hiện sớm việc không có kinh nguyệt, có thể điều trị khắc phục bằng liệu pháp hormone.
Ngoài ra, biến chứng cuối cùng của hội chứng Swyer là làm tăng nguy cơ phát triển khối u tuyến sinh dục ở độ tuổi trưởng thành. Các mô thừa phát triển quá mức và có xu hướng ung thư hóa, khởi phát ung thư biểu mô xâm lấn tuyến sinh dục sọc.
Nếu không được điều trị kịp thời, các khối u này ngày càng ác tính, gây ảnh hưởng đến hệ thống sinh sản thông qua cơ chế tăng kích thước hoặc di căn tế bào ung thư sang nhiều cơ quan khác trong cơ thể, đe dọa tính mạng.
Tùy từng trường hợp bệnh nặng hay nhẹ, bác sĩ sẽ chỉ định thực hiện các biện pháp điều trị phù hợp. Phẫu thuật cắt bỏ 2 bên buồng trứng teo nhỏ, tổ chức vòi trứng phát triển tế bào ung thư. Đa số các trường hợp sau mổ, bệnh nhân được theo dõi và chăm sóc tích cực, xuất viện khi sức khỏe tiến triển tốt.
Điều trị
Mục đích điều trị hội chứng Swyer chủ yếu nhằm kiểm soát các triệu chứng liên quan đến bệnh thông qua liệu pháp hormone. Kết hợp các biện pháp phòng ngừa tích cực nhằm ngăn chặn sự phát triển của các khối u ung thư.
Liệu pháp hormone
Đây là liệu pháp thay thế nội tiết tố, bằng cách sử dụng thuốc estrogen và progesterone (2 loại hormone chính do buồng trứng sản xuất ra). Thời điểm sớm nhất có thể áp dụng liệu pháp này là ở tuổi dậy thì, nhằm mục đích kích thích kinh nguyệt và sự phát triển của các đặc điểm thứ cấp có liên quan đến NST giới tính XX. Chẳng hạn như ngực nở, có lông mu, lông nách...

Ngoài ra, estrogen do buồng trứng sản sinh ra cũng có nhiệm vụ ngăn ngừa các vấn đề về mất xương, loãng xương. Do đó, sử dụng liệu pháp thay thế hormone sẽ giúp ngăn ngừa các vấn đề này trong suốt quãng đời còn lại.
Phẫu thuật
Đối với trường hợp các tuyến sinh dục phát triển bất thường thành các khối mô, u ung thư, bắt buộc phải phẫu thuật cắt bỏ để tránh gây ảnh hưởng ác tính đến tuyến sinh dục.
Trị liệu tâm lý
Bên cạnh các biện pháp điều trị y tế, cải thiện triệu chứng và giảm nguy cơ biến chứng khó lường, người bệnh mắc phải hội chứng Swyer cũng được cân nhắc đến việc trị liệu tâm lý. Vì hầu hết bệnh nhân khi phát hiện bản thân mắc phải căn bệnh này sẽ có tâm lý sốc, nặng nề, tiêu cực, tự ti, mặc cảm với xã hội và hàng loạt các vấn đề khác liên quan đến mối quan hệ hôn nhân - gia đình, sinh sản, giao tiếp, khó hòa nhập cộng đồng...

Riêng với vấn đề sinh sản, chỉ cần vượt qua rào cản tâm lý, người bệnh vẫn có thể mang thai bằng cách xin trứng hiến tặng. Vì bản chất của hội chứng này tuy khiến phụ nữ không có buồng trứng nhưng vẫn có âm hộ, âm đạo, tử cung và ống dẫn trứng.
Phòng ngừa
Hội chứng Swyer hoàn toàn không có biện pháp phòng ngừa. Tình trạng này có thể xảy ra do tự phát hoặc di truyền. Trong đó, nếu mắc bệnh do di truyền gen lặn gần như không thể phát hiện do triệu chứng không rõ ràng. Chỉ đến khi trẻ được sinh ra và phát triển đến tuổi dậy thì hoặc hơn mới phát hiện.
Do đó, khuyến khích các cặp vợ chồng trước khi có kế hoạch mang thai nên thực hiện đầy đủ các xét nghiệm NST, nhằm sàng lọc hội chứng Swyer và nhiều hội chứng di truyền và đột biến gen khác, đảm bảo con sinh ra phát triển lành lặn, khỏe mạnh.
Những câu hỏi quan trọng khi đi khám
1. Tôi không có kinh nguyệt từ nhỏ, ngoại hình như nam giới và bị vô sinh là dấu hiệu của bệnh gì?
2. Tại sao tôi mắc hội chứng Swyer?
3. Hội chứng Swyer ảnh hưởng như thế nào đến sức khỏe và khả năng sinh sản của tôi?
4. Làm cách nào để chẩn đoán hội chứng Swyer?
5. Hội chứng Swyer có điều trị khỏi được không?
6. Phương pháp điều trị hội chứng Swyer tốt nhất dành cho tôi?
7. Tôi có thể tự mang thai sau điều trị được không?
8. Tôi có phải dùng thuốc hormone thay thế suốt đời không?
9. Khi nào tôi cần phẫu thuật? Những rủi ro và lợi ích khi phẫu thuật?
10. Chi phí điều trị hội chứng Swyer và điều trị sinh sản bao nhiêu?
Hội chứng Swyer tuy hiếm gặp nhưng vẫn có tỷ lệ xảy ra. Nếu chẳng may mắc phải hội chứng này, dù chưa xác định chính xác bệnh, nhưng đã phát hiện các biểu hiện bất thường như vô kinh, vô sinh. Hãy nhanh chóng đến bệnh viện chuyên khoa để được thăm khám, chẩn đoán và tư vấn các biện pháp điều trị phù hợp nhất.
Có thể bạn quan tâm: